
疥癬 Scabies
人の皮膚の最も外側の角層内に寄生するためにおこる、人から人にうつる感染症です。
病原体について
疥癬(かいせん)は、無気門亜目ヒゼンダニ科のダニ、ヒゼンダニの寄生による皮膚感染症です。湿瘡(しっそう)、皮癬(ひぜん)ともいう。
日本ではヒツジの疥癬は家畜伝染病予防法における届出伝染病(同法の定める家畜伝染病以外の監視伝染病)に指定されています。知られている皮膚疾患の中で、掻痒(そうよう)は最高度です。
人の皮膚の最も外側の角層内に寄生するためにおこる、人から人にうつる感染症です。
特徴
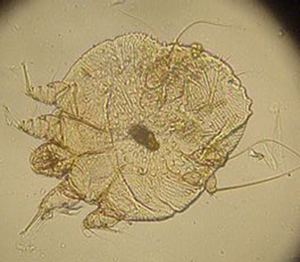
通常疥癬
ヒゼンダニの大きさはメス成虫で0.4mm程度の大きさで、眼の良い人でもルーペでやっと見つけることができるくらいの大きさで、オスはさらに小さいです。昆虫と違って成虫の足は8本あります。
メスは交尾後、人の角層(あかになっておちていく部分)の中に数mmから数cmの横穴を掘りながら卵を産み続けます。この横穴を「疥癬トンネル」といい、疥癬に特有の症状のひとつです。主に手首の関節から先の手のひら、指間部、指にできます。メスはほとんどこのトンネルの中にすみ、1日に2~3個、1ヶ月以上も卵を産みつづけます。産みつけられた卵からは、3~4日で幼虫が孵化します。この幼虫は2週間程度で成虫となり、また卵を産みます。
幼虫やオスは、皮膚表面をうろついたり、一時的な穴を掘ったり、毛包内に一時的にすみついたりしますが、定まった生活場所はありません。いずれにしてもヒゼンダニの生息場所は角層内、もしくは皮膚表面に限られ、人から離れて長く生存することはできません。熱、乾燥に弱く、50℃では10分程度で死滅します。
角化型疥癬(通称「痂皮(かひ)型疥癬」「ノルウェー疥癬」)
通常疥癬よりも症状が重く、感染力も強いです。原因となるダニは、普通の疥癬と同じヒゼンダニですが、寄生される方の免疫力の低下が影響します。
角化型疥癬は、それ単独ではなく、もともと何らかの基礎疾患があって、それに合併する形で発症します。具体的には、加齢による全身衰弱、重症感染症、悪性腫瘍の末期、免疫抑制剤の投与による免疫不全、副腎皮質ホルモン剤多量長期投与などが関わると推測されます。つまり、免疫力が低下すると普通の疥癬ではなく、角化型疥癬として発症するものと思われます。したがって病院内や高齢者施設などでの発症が多く見られます。
普通の疥癬が、一人につき多くても1,000匹程度のヒゼンダニが寄生するのに対し、角化型疥癬では100~200万匹にも達するといわれます。
感染経路
接触感染
対策を立てるにあたっては、疥癬なのかどうか、普通の疥癬か角化型疥癬か、また、患者の生活状況を把握し、感染経路と感染範囲を推定することが大切です。これらの把握がなされないと、不適切な薬剤を使用して症状を悪化させる場合や、ピンポン感染を引き起こすことにつながります。また認知症の方などの場合、自分で症状を説明できないこともあります。
直接的な接触感染の他に、衣類やリネン類などから間接的に感染する例もあります。また、性感染症の1つにも入れられています。
角化型疥癬の感染力は強く、集団感染を引き起こす可能性があります。通常の疥癬は、本人に適切な治療がなされれば、過剰な対応は必要ありません。
使用する薬剤
使用する薬剤には、硫黄剤、安息香酸ベンジル、クロタミトンなどがあります。適切な治療を効果的に行うためには、専門の医師に相談し、患者をはじめ感染の可能性のある人全員に適切な治療を開始することが大切です。



630-420-150x112.jpg)

















